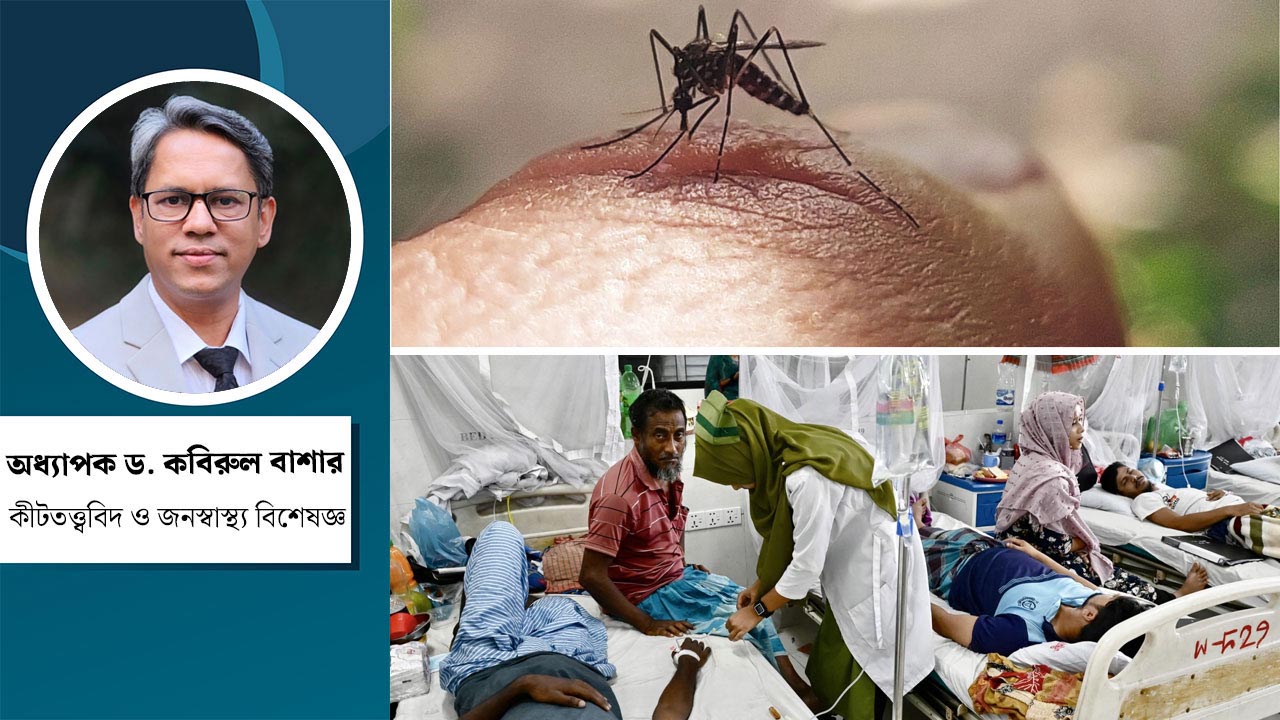
প্রতিদিন হাসপাতালে ডেঙ্গু আক্রান্ত হয়ে ভর্তি হচ্ছেন শত শত রোগী। ছবিটি রাজধানীর মুগদা মেডিকেল কলেজ হাসপাতাল থেকে তোলা
ডেঙ্গু কেন নিয়ন্ত্রণহীন
আপডেট: ০৯ অক্টোবর ২০২৫, ২২:৩০
চলতি বছর বাংলাদেশে ডেঙ্গু পরিস্থিতি ভয়াবহ আকার ধারণ করেছে। রূপ নিয়েছে জাতীয় স্বাস্থ্য সংকটে। অক্টোবর মাসের প্রথমার্ধেও দৈনিক আক্রান্ত ও মৃত্যুর সংখ্যা উদ্বেগজনক পর্যায়ে রয়েছে। ডেঙ্গু এখন আর শুধু বর্ষা মৌসুমের বা ঢাকা শহরকেন্দ্রিক আতঙ্ক নয়, বরং জলবায়ু পরিবর্তন, ভাইরাসের ধরন বদল এবং মশা নিয়ন্ত্রণ কার্যক্রমে সুশাসনের ঘাটতির ফলস্বরূপ এটি এখন সারা বছর ধরে চলমান একটি জনস্বাস্থ্য হুমকি হিসেবে আবির্ভূত হয়েছে।
স্বাস্থ্য অধিদপ্তরের সর্বশেষ তথ্যমতে, আজ ৯ অক্টোবর ২০২৫ পর্যন্ত চলতি বছর ডেঙ্গুতে আক্রান্ত হয়ে হাসপাতালে ভর্তি হয়েছেন মোট ৫২ হাজার ৮৮৫ জন এবং মৃত্যু হয়েছে ২২৪ জনের। শুধু গত সেপ্টেম্বর মাসেই ভর্তি হন ১৫ হাজার ৮৬৬ জন রোগী এবং সর্বোচ্চ ৭৬ জনের মৃত্যু হয়। প্রাদুর্ভাবের এই মাত্রা পরিষ্কার ইঙ্গিত দেয় যে, বাংলাদেশে ডেঙ্গু মোকাবিলায় গৃহীত কৌশলগুলো পর্যাপ্ত বা কার্যকর ছিল না।
এই পরিস্থিতিতে তিনটি প্রধান প্রশ্ন জনমনে ঘুরপাক খাচ্ছে, ডেঙ্গু পরিস্থিতি কোন পর্যায়ে আছে? কেন এই রোগ ভয়াবহ হয়ে উঠেছে এবং নিয়ন্ত্রণ করা যাচ্ছে না? এবং কখন দ্রুত মানুষকে হাসপাতালে ভর্তি হতে হবে?
চলতি বছর ডেঙ্গু পরিস্থিতির সংক্রমণ প্রবণতা
২০২৫ সালের ডেঙ্গু প্রাদুর্ভাবের তীব্রতা অতীতের যেকোনো বছরের পরিসংখ্যানকে ছাড়িয়ে গেছে। স্বাস্থ্য অধিদপ্তরের তথ্য অনুযায়ী, ৯ অক্টোবর সকাল ৮টা পর্যন্ত পূর্ববর্তী ২৪ ঘণ্টায় আরও ৭৮১ জন নতুন রোগী হাসপাতালে ভর্তি হয়েছেন এবং ৪ জনের মৃত্যু হয়েছে।
বছরভিত্তিক বিশ্লেষণে দেখা যায়, গত বছরের (২০২৪) মে মাস পর্যন্ত যেখানে কোনো মৃত্যুর ঘটনা ঘটেনি, সেখানে চলতি বছর প্রাক-মৌসুমেই পরিস্থিতি ভয়াবহ হতে শুরু করে। মে মাসেই প্রায় ৮৭০ জন আক্রান্ত হন। সংক্রমণের সময় এখন মৌসুমগতভাবে পিছিয়ে গেছে। স্বাভাবিকভাবে জুলাই-আগস্ট মাসে প্রকোপ বেশি থাকলেও ২০২২ সাল থেকে শুরু করে ২০২৩ সালেও এই পরিবর্তন লক্ষ্য করা গেছে, যেখানে মৌসুম সেপ্টেম্বর-অক্টোবর পর্যন্ত দীর্ঘায়িত হচ্ছে। এমনকি নভেম্বর এবং ডিসেম্বর মাসেও উল্লেখযোগ্য সংখ্যক রোগী পাওয়া যাচ্ছে। এই দীর্ঘায়িত মৌসুম স্পষ্ট করে যে, মশা নিয়ন্ত্রণ কার্যক্রম এখন আর মৌসুমভিত্তিক হতে পারে না; এটিকে অবশ্যই বছরব্যাপী একটি বৈজ্ঞানিক কৌশল হিসেবে বাস্তবায়ন করা জরুরি।
একসময় ডেঙ্গুকে ‘শহুরে রোগ’ হিসেবে ধারণা করা হলেও, এর ভৌগোলিক বিস্তার এখন দেশব্যাপী আশঙ্কাজনকভাবে ছড়িয়ে পড়েছে। চলতি বছর ডেঙ্গু নিয়ে সবচেয়ে বেশি রোগী ভর্তি হয়েছেন বরিশাল বিভাগের হাসপাতালগুলোতে, যার সংখ্যা ১৪ হাজার ২৯৬ জন। এর মধ্যে প্রায় অর্ধেক রোগী, ৭ হাজার ৫২৯ জন, শুধুমাত্র উপকূলীয় জেলা বরগুনার।
বরিশালের এই উচ্চ সংক্রমণ হার প্রমাণ করে যে এডিস মশার প্রজননস্থল এখন শুধুমাত্র পরিকল্পিত নগর এলাকায় সীমাবদ্ধ নেই। আইইডিসিআর-এর জরিপে ঢাকার বাইরে ঝিনাইদহ (ব্রুটো ইনডেক্স ৬০%) এবং মাগুরা (৫৫.৫৬%) উচ্চ ঝুঁকিপূর্ণ এলাকা হিসেবে চিহ্নিত হয়েছে। ব্রুটো ইনডেক্স ২০ শতাংশের বেশি হলে সেই স্থানকে উচ্চ ঝুঁকিপূর্ণ ধরা হয়। এ ছাড়াও ঢাকা মহানগরীর মধ্যে সবচেয়ে বেশি ১০৫ জন রোগীর মৃত্যু হয়েছে ঢাকা দক্ষিণ সিটি করপোরেশনের হাসপাতালে চিকিৎসাধীন অবস্থায়।
এর বাইরে কক্সবাজারের উখিয়া-টেকনাফের রোহিঙ্গা আশ্রয় শিবিরগুলোও ডেঙ্গুর নতুন হটস্পট হিসেবে চিহ্নিত হয়েছে। জনঘনত্ব এবং পানি নিষ্কাশনের অপ্রতুল ব্যবস্থা রোহিঙ্গা শিবিরে সংক্রমণের ঝুঁকি বাড়িয়েছে। এই বিকেন্দ্রীকরণ প্রত্যন্ত অঞ্চলের স্বাস্থ্যসেবা কেন্দ্রগুলোতে ডেঙ্গু ব্যবস্থাপনার সক্ষমতার ঘাটতিকে প্রকট করে তুলেছে।
এই দীর্ঘায়িত মৌসুম প্রমাণ করছে—মশা নিয়ন্ত্রণ এখন শুধু বর্ষাকালের কাজ নয়; বছরজুড়ে বৈজ্ঞানিক পরিকল্পনা প্রয়োজন।
— ডা. মুশতাক হোসেন, উপদেষ্টা, আইইডিসিআর
কেন ডেঙ্গু পরিস্থিতি ভয়াবহ
ডেঙ্গুর তীব্রতার পেছনে তিনটি কারণ সবচেয়ে গুরুত্বপূর্ণ—ভাইরাসের ধরন পরিবর্তন, জলবায়ু পরিবর্তন ও নিয়ন্ত্রণ ব্যবস্থার দুর্বলতা।
ডেঙ্গু ভাইরাসের চারটি সেরোটাইপ (DEN-1 থেকে DEN-4) বাংলাদেশে শনাক্ত হয়েছে। ২০১৯ ও ২০২২ সালে প্রধান সেরোটাইপ ছিল DEN-3, কিন্তু ২০২৩ সালে DEN-2 পুনরায় প্রধান হয়ে ওঠে (৭০.২%)। যেহেতু অনেকেই আগে DEN-3 দ্বারা আক্রান্ত ছিলেন, এবার DEN-2 দ্বারা পুনঃসংক্রমণে তাদের গুরুতর জটিলতা ও মৃত্যুঝুঁকি বেড়েছে। এই সেরোটাইপ পরিবর্তনই ২০২৫ সালের প্রাদুর্ভাবের জৈবিক কারণ হিসেবে বিবেচিত।
এছাড়া জলবায়ুর পরিবর্তনে এডিস মশার জীবনচক্র দীর্ঘ হয়েছে। ২৬°–২৯°C তাপমাত্রা ডেঙ্গু সংক্রমণের জন্য উপযোগী, যা এখন প্রায় সারা বছরই বিরাজ করছে। অনিয়মিত ও থেমে থেমে বৃষ্টিপাত জমে থাকা পানি বাড়াচ্ছে, যেখানে মশার লার্ভা জন্ম নিচ্ছে। ফলে ডেঙ্গু এখন আর “বর্ষার রোগ” নয়—এটি “বারোমাসি জনস্বাস্থ্য ঝুঁকি”।

কেন নিয়ন্ত্রণ করা যাচ্ছে না
ডেঙ্গু নিয়ন্ত্রণে ব্যর্থতার মূলে রয়েছে স্থানীয় সরকারের সংস্থাগুলোর কার্যক্রমে সুশাসনের ঘাটতি এবং বৈজ্ঞানিক পদ্ধতির অনুপস্থিতি।
কীটতত্ত্ববিদ ড. কবিরুল বাশার প্রিয় নিউজকে বলেন, “বাংলাদেশে মশা নিধন কার্যক্রম বাস্তবে কার্যকর নয়। সিটি করপোরেশনগুলো কাগজে-কলমে পরিকল্পনা করে, কিন্তু ফল অল্পই পাওয়া যায়। জনসচেতনতা ও সমন্বয়ের ঘাটতি পরিস্থিতিকে আরও জটিল করে তুলছে।”
ট্রান্সপারেন্সি ইন্টারন্যাশনাল বাংলাদেশের (টিআইবি) বিশ্লেষণ, আইইডিসিআর-এর জরিপ ও বিশেষজ্ঞদের মত অনুযায়ী, ব্যর্থতার চারটি মূল কারণ হলো:
অসমন্বিত ভেক্টর ব্যবস্থাপনা: ঢাকা শহরের দুই সিটি করপোরেশনের কার্যক্রম প্রধানত রাসায়নিক ও অ্যাডাল্টিসাইড (উড়ন্ত মশা মারার স্প্রে) নির্ভর। কিন্তু এডিস মশা সাধারণত বাড়ির ভেতরে বা পরিষ্কার পানিতে জন্ম নেয়। অ্যাডাল্টিসাইড পদ্ধতি এডিস মশা নিয়ন্ত্রণের জন্য কার্যকর কৌশল নয়। একটি সফল কৌশলের জন্য লার্ভা নির্মূল এবং পরিবেশবান্ধব পদ্ধতির সমন্বয় প্রয়োজন। এই সমন্বয়ের কোনোও উদ্যোগ নেই।
মানহীন কীটনাশক ও আর্থিক অনিয়ম: টিআইবি’র এক গবেষণায় দেখা গেছে, কীটনাশক ক্রয় প্রক্রিয়ায় সরকারি ক্রয় আইন অনুসরণ করা হয়নি, যার ফলে মানহীন ও অকার্যকর কীটনাশক ক্রয় করা হয়েছে। মানহীন কীটনাশকের ব্যবহার মশা নিধন কার্যক্রমের কার্যকারিতা হ্রাস করেছে, যা ডেঙ্গু পরিস্থিতিকে ত্বরান্বিত করেছে।
জনসচেতনতার ঘাটতি: এডিস মশার উৎপত্তিস্থল মূলত আমাদের বাড়ির ভেতর, ছাদ এবং বিভিন্ন জায়গায় জমে থাকা পরিষ্কার পানি। আইইডিসিআর-এর এক জরিপে বহুতল ভবন (৫৮.৮৮% লার্ভার ঘনত্ব), সিমেন্টের পানির ট্যাঙ্ক (২২% ব্রুটো ইনডেক্স) উচ্চ ঝুঁকিপূর্ণ প্রজনন উৎস হিসেবে চিহ্নিত। মশা নিয়ন্ত্রণের দায়িত্ব এককভাবে সিটি করপোরেশনের উপর ন্যস্ত হলেও, বাড়ির আঙিনা পরিষ্কার রেখে প্রজনন রোধ করতে সকল নাগরিকের সক্রিয় অংশগ্রহণ একান্ত জরুরি।
বিশেষজ্ঞ জনবল সংকট: দেশের ১২টি সিটি করপোরেশনের মধ্যে মাত্র একটিতে কীটতত্ত্ববিদ রয়েছেন। সারাদেশে ৩৩টি অনুমোদিত কীটতত্ত্ববিদ পদের মধ্যে অর্ধেকই শূন্য। বিশেষজ্ঞদের অনুপস্থিতিতে সিটি করপোরেশনগুলো গবেষণা ও জরিপভিত্তিক তথ্য ছাড়াই অনুমাননির্ভর পদ্ধতিতে চলছে। একজন কীটতত্ত্ববিদের কাজ হলো বৈজ্ঞানিক উপায়ে মশার প্রজননস্থল শনাক্ত করা এবং সঠিক কীটনাশক নির্ধারণ করা। এই মৌলিক জনবলের অভাব মশা নিয়ন্ত্রণ কার্যক্রমকে দুর্বল করে দিচ্ছে।

কখন দ্রুত হাসপাতালে ভর্তি করতে হবে
স্বাস্থ্য অধিদপ্তর জানিয়েছে, ডেঙ্গু জ্বরের জটিলতা বা মৃত্যু রোধের জন্য সবচেয়ে গুরুত্বপূর্ণ হলো রোগের জ্বর-পরবর্তী সংকটকালে সঠিক সময়ে সতর্ক সংকেতগুলো চিহ্নিত করা এবং দ্রুত হাসপাতালে ভর্তি নিশ্চিত করা। সাধারণত ডেঙ্গু জ্বর সাত দিনের মধ্যে নিজে থেকেই সেরে যায়। কিন্তু জ্বর ছাড়ার পর ২৮-৪৮ ঘণ্টা সময়কালকে সংকটকাল বলা হয়। এই সময়েই শরীরের রক্তনালি থেকে জলীয় অংশ বেরিয়ে যাওয়া (প্লাজমা লিকেজ) এবং রক্তচাপ হঠাৎ কমে যাওয়া (ডেঙ্গু শক সিনড্রোম) বা অভ্যন্তরীণ রক্তক্ষরণের মতো জটিলতা দেখা দিতে পারে। চিকিৎসাবিজ্ঞানীরা সতর্ক করছেন, ডেঙ্গু মৃত্যুর প্রধান কারণ রক্তক্ষরণ নয়, বরং দেরিতে বা অনুপযুক্ত ফ্লুইড ম্যানেজমেন্টের কারণে শক।
ঝুঁকিতে কারা
- শিশু (বিশেষত ছয় মাসের কম বয়সী) এবং বয়স্ক ব্যক্তিরা।
- অন্তঃসত্ত্বা বা গর্ভবতী নারী।
- দীর্ঘমেয়াদি জটিলতায় (যেমন উচ্চ রক্তচাপ, ডায়াবেটিস, হৃদ্রোগ, কিডনি বা লিভারের জটিলতা) আক্রান্ত ব্যক্তি।
- পূর্বে এক বা একাধিকবার ডেঙ্গুতে আক্রান্ত ব্যক্তি (ভিন্ন সেরোটাইপে পুনঃসংক্রমণের কারণে জটিলতা বাড়ার আশঙ্কা থাকে)।
- সামাজিক প্রতিকূলতার শিকার শিশু বা যাদের বাড়িতে পর্যাপ্ত যত্ন ও তরল গ্রহণ নিশ্চিত করা সম্ভব নয়।
- যিনি ডেঙ্গুর পাশাপাশি অন্য কোনো ভাইরাসে (যেমন করোনাভাইরাস) সংক্রমিত।
হাসপাতালে ভর্তির জন্য সতর্ক সংকেত
ডেঙ্গু রোগীদের অবশ্যই নিম্নলিখিত উপসর্গগুলোর মধ্যে যেকোনো একটি দেখা দিলেই দ্রুত নিকটস্থ হাসপাতালে ভর্তি করতে হবে। এগুলোকে ক্লিনিক্যাল সতর্ক সংকেত বলা হয়-
১. তীব্র বা ক্রমাগত পেটে ব্যথা: এটা মূলত প্লাজমা লিকেজের প্রধান লক্ষণ।
২. ক্রমাগত বমি: দিনে ৩ বারের বেশি বমি হলে মারাত্মক পানিশূন্যতা ও শক-এর ঝুঁকি বাড়ে।
৩. মিউকোসাল রক্তপাত: নাক বা মাড়ি থেকে রক্তপাত, প্রস্রাব-পায়খানার সঙ্গে রক্ত, কালো পায়খানা বা রক্তবমি। নারীদের ক্ষেত্রে অতিরিক্ত রক্তপাত বা নির্দিষ্ট তারিখের আগে মাসিক শুরু হওয়া।
৪. শরীরের জলীয় অংশ জমা: শরীরে পানি জমা হওয়া বা শ্বাস নিতে অসুবিধা হওয়া।
৫. অলসতা বা অস্থিরতা: বিভ্রান্তি, তন্দ্রা বা বিরক্তি/অস্থিরতা মস্তিষ্কে অপর্যাপ্ত রক্ত সরবরাহের বা শক-এর প্রাথমিক লক্ষণ।
৬. লিভারের বৃদ্ধি: লিভারের ২ সেন্টিমিটারের বেশি বৃদ্ধি।
৭. প্রস্রাবের পরিমাণ কমে যাওয়া: গত ৪-৬ ঘণ্টায় প্রস্রাবের পরিমাণ কমে যাওয়া বা ৬ ঘণ্টার বেশি সময় ধরে প্রস্রাব না হওয়া।
৮. রক্তচাপ এবং পালস প্রেশারের পার্থক্য কমে যাওয়া: পালস প্রেশার (সিস্টোলিক ও ডায়াস্টোলিক চাপের পার্থক্য) ২০ মিমির কম হলে ডেঙ্গু শক সিনড্রোমের (DSS) ঝুঁকি বাড়ে।
৯. ল্যাবরেটরি সূচক: প্লাটিলেটের সংখ্যা দ্রুত হ্রাসের সাথে হেমাটোক্রিট (Hct) বৃদ্ধি পাওয়া। এটি প্লাজমা লিকেজের নিশ্চিত ইঙ্গিত।
ভবিষ্যৎ কর্মপরিকল্পনা ও বিশেষজ্ঞদের পরামর্শ
২০২৫ সালের ডেঙ্গু সংকট মোকাবিলায় বর্তমান প্রতিক্রিয়াশীল ও খণ্ডিত কার্যক্রম থেকে সরে এসে দীর্ঘমেয়াদী কৌশল গ্রহণ করা অপরিহার্য বলে মনে করছেন জনস্বাস্থবিদ ডা. মুশতাক হোসেন ও জাহাঙ্গীরনগর বিশ্ববিদ্যালয়ের প্রাণিবিদ্যা বিভাগের অধ্যাপক ড. কবিরুল বাশার।
ডা. মুশতাক হোসেন মনে করেন, মশা নিয়ন্ত্রণে এখনই গতানুগতিক পদ্ধতি থেকে বেরিয়ে আসা প্রয়োজন। তিনি প্রিয় নিউজকে বলেন, “এডিস মশা নিয়ন্ত্রণে সমন্বিত উদ্যোগ নিতে হবে। সাধারণ জনগণকে সম্পৃক্ত করে এমন একটি কার্যকর মডেল গড়ে তুলতে হবে, যেখানে বিশেষজ্ঞ, স্বাস্থ্য বিভাগ ও স্থানীয় সরকার একসঙ্গে কাজ করবে এবং নেতৃত্বে থাকবেন একজন মন্ত্রী পর্যায়ের ব্যক্তি। এরপর এলাকাভিত্তিকভাবে এডিস মশার বংশবিস্তার প্রতিরোধে একযোগে অভিযান চালাতে হবে।”
তিনি আরও বলেন, “জরুরি পরিস্থিতি মোকাবিলায় সক্ষম একটি স্বাস্থ্যব্যবস্থা গড়ে তুলতে হলে নীতিনির্ধারকদের অবশ্যই কীটতত্ত্ববিদ ও অন্যান্য বৈজ্ঞানিক বিশেষজ্ঞদের ভূমিকার গুরুত্ব বুঝতে হবে।”
ড. কবিরুল বাশার বলেন, “ডেঙ্গুকে কেবল একটি স্বাস্থ্য সমস্যা হিসেবে দেখা ভুল হবে—এটি এখন জাতীয় সংকট। এই সংকট মোকাবিলায় স্বাস্থ্য, স্থানীয় সরকার, শিক্ষা, পরিবেশ, গবেষণা প্রতিষ্ঠান ও জনগণ—সবাইকে একসঙ্গে কাজ করতে হবে। গবেষণায় উদ্ভাবিত প্রযুক্তি যেমন অটো-ডিসেমিনেশন ট্র্যাপ বা জৈব নিয়ন্ত্রণ দ্রুত মাঠপর্যায়ে ব্যবহার জরুরি। পাশাপাশি গণমাধ্যম, সামাজিক মাধ্যম, শিক্ষা ও ধর্মীয় প্রতিষ্ঠানগুলোকে ব্যবহার করে জনগণকে সচেতন করতে হবে।”

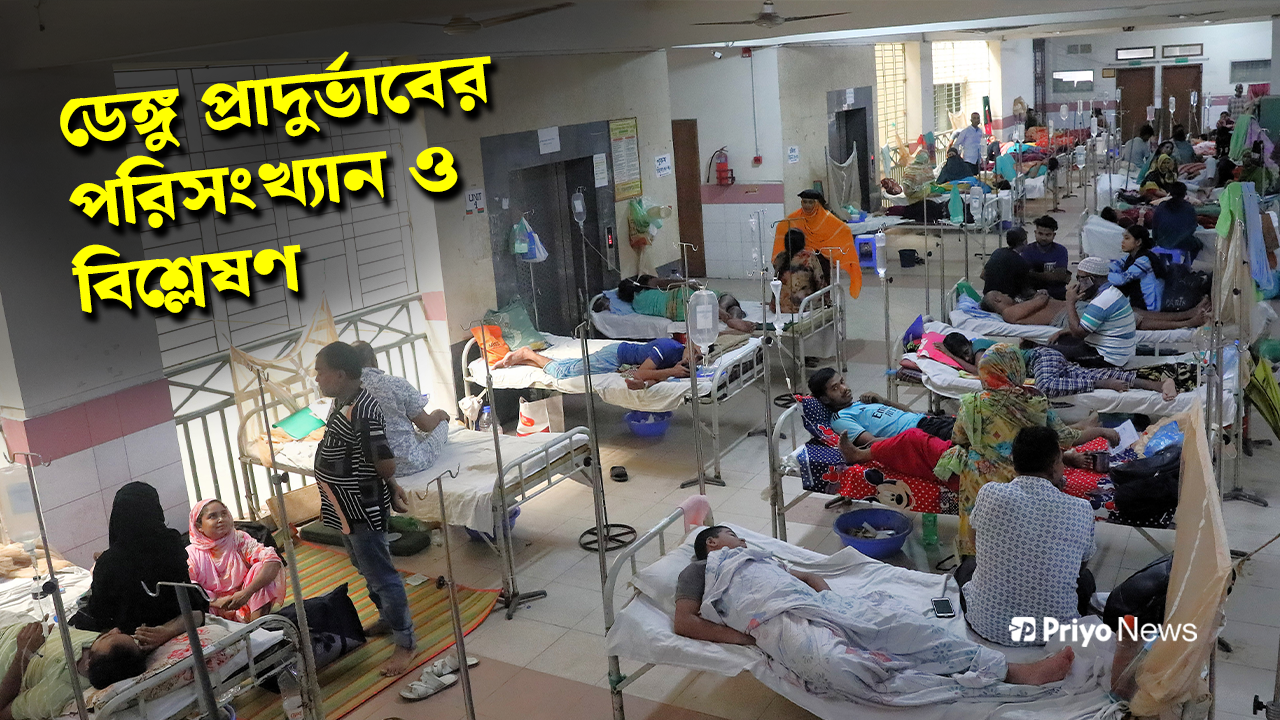
এই সময় জ্বর হলে শিশু ও বয়স্কদের প্রতি বাড়তি খেয়াল রাখতে হবে। রাজধানীর মুগদা মেডিকেল কলেজ হাসপাতালের ডেঙ্গু ইউনিট থেকে তোলা ছবি
ডেঙ্গু নিয়ন্ত্রণে তিনটি বিষয়ে গুরুত্বারোপ করেন বিশেষজ্ঞরা-
জাতীয় কৌশল ও সমন্বয়: ডেঙ্গুকে সর্বোচ্চ জাতীয় স্বাস্থ্য সংকট হিসেবে বিবেচনা করে বিশেষজ্ঞ ও সংশ্লিষ্ট অংশীজনদের সমন্বয়ে বিশ্ব স্বাস্থ্য সংস্থার নির্দেশনা অনুসরণ করে একটি “ন্যাশনাল ইন্টিগ্রেটেড ভেক্টর ম্যানেজমেন্ট প্ল্যান” দ্রুত প্রণয়ন ও বাস্তবায়ন করা। স্বাস্থ্য মন্ত্রণালয় এবং স্থানীয় সরকার মন্ত্রণালয়সহ সংশ্লিষ্ট সকল দপ্তর/বিভাগগুলোর মধ্যে আন্তঃক্ষেত্রীয় সমন্বয় জোরদার করা আবশ্যক।
বৈজ্ঞানিক পদ্ধতি ও জনবল: সিটি করপোরেশনগুলোতে দ্রুত কীটতত্ত্ববিদ ও টেকনিশিয়ানের পদ অন্তর্ভুক্ত ও স্থায়ী নিয়োগ সম্পন্ন করা। মশা নিয়ন্ত্রণ কার্যক্রমকে অনুমাননির্ভর না রেখে মশার বায়োলজি, রেজিস্ট্যান্স লেভেল এবং কীটনাশকের কার্যকারিতা নিয়ে নিয়মিত রুটিন গবেষণা পরিচালনা করা।
আইনি প্রয়োগ ও নাগরিক দায়িত্ব: এডিস মশার প্রজনন নিয়ন্ত্রণ করতে সকল নাগরিকের সক্রিয় অংশগ্রহণ নিশ্চিত করা। বহুতল ভবন, নির্মাণাধীন সাইট এবং পানির ট্যাঙ্কসহ অন্যান্য ঝুঁকিপূর্ণ প্রজনন উৎসগুলো নিয়মিত পরিষ্কার করার বিষয়ে সচেতনতা বৃদ্ধি এবং লার্ভার নজরদারিতে আইনি বাধ্যবাধকতার প্রয়োগ নিশ্চিত করা।
বিশেষজ্ঞদের মতে, ডেঙ্গু মশা নিয়ন্ত্রণে কার্যকর উদ্যোগ না নিলে জলবায়ু পরিবর্তন ও ভাইরাসের ধরন বদলের এই পরিস্থিতিতে ডেঙ্গুর মৃত্যুফাঁদ থেকে মুক্তি পাওয়া কঠিন হবে। রাজনৈতিক সদিচ্ছা ও প্রশাসনিক দায়বদ্ধতার মাধ্যমে টেকসই জনবল, নিয়মিত জরিপ এবং কার্যকর বাস্তবায়ন করতে হবে।